Für medizinisches Fachpersonal
Harninkontinenz
Diagnostik
Therapie
Literatur
Harninkontinenz
Mit dem Begriff „Harninkontinenz“ wird der unwillkürliche Urinverlust eines Kindes (Einnässen) bezeichnet. Harninkontinenz tritt im Wachzustand (meist am Tag) oder im Schlaf (meist in der Nacht, aber auch beim Mittagsschlaf) auf. Das Einnässen im Schlaf wird als Enuresis (auch: Enuresis nocturna) bezeichnet, der Begriff der „Enuresis diurna“ bei Inkontinenz am Tage soll nicht mehr verwendet werden. Bis zum Alter von 60 Lebensmonaten ist Einnässen im Wachzustand und im Schlaf als physiologisch zu betrachten, bei älteren Kindern liegt eine nicht-physiologische Harninkontinenz vor.
Harninkontinenz wird eingeteilt in eine kontinuierliche und in eine intermittierende Form Während die kontinuierliche Harninkontinenz fast immer Folge einer organischen Erkrankung ist, liegt bei intermittierender Inkontinenz meist eine nicht-organische (funktionelle) Harninkontinenz vor. Sie ist definiert als unwillkürlicher Urinverlust nach Ausschluß struktureller Anomalien des Harntrakts, epileptischer Anfälle, neurologischer oder anderer nicht-psychiatrischer Erkrankungen. Primäre Inkontinenz wird ein von frühester Kindheit an bestehendes Einnässen genannt, sekundäre Inkontinenz liegt vor, wenn das Kind mindestens 6 Monate lang stabil trocken war und dann wieder einnässt.
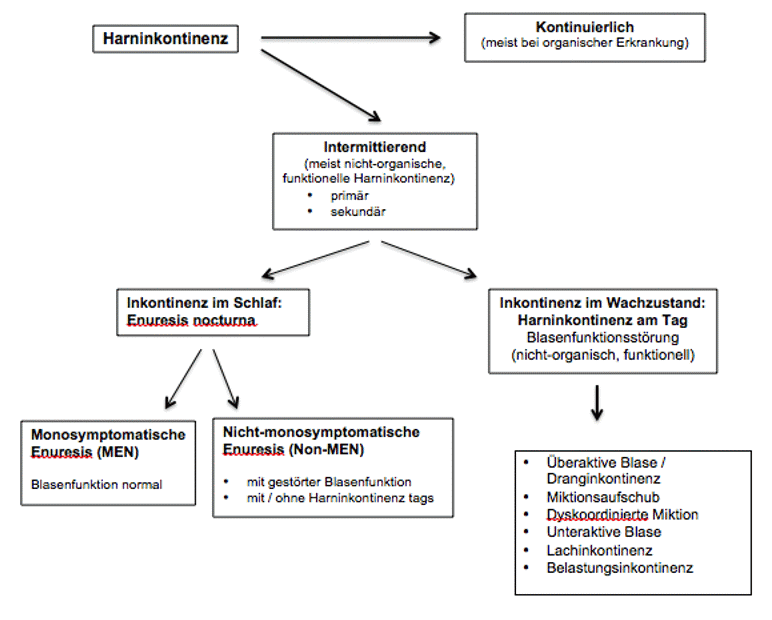
Abbildung: Formen der Harninkontinenz
Enuresis nocturna
Einnässen in der Nacht bei normaler Blasenfunktion wird als monosymptomatische Enuresis (MEN) bezeichnet. Kinder mit MEN sind tagsüber stabil trocken, zeigen keine Symptome einer Miktionsstörung und entleeren Urinmengen, die dem Alter angemessen sind. Pathophysiologisch sind mehrere Faktoren beschrieben:
- Bei deutlicher familiärer Disposition besteht eine Arousaldysfunktion: der Reiz der sich füllenden oder entleerenden Blase wird nicht durch eine adäquate Aktivierung des Arousals beantwortet. Dies ist der wichtigste ätiologische Aspekt.
- Kortikale dämpfende Einflüsse auf die nächtliche Detrusoraktivität, die über das pontine Miktionszentrum vermittelt werden, sind noch nicht ausgreift. o
- Bei einer Subgruppe von Kindern findet sich eine noch nicht ausgereifte zirkadiane Rhythmik der ADH-Sekretion mit nächtlicher Polyurie.
Finden sich Hinweise für eine nicht-organische (funktionelle) Blasendysfunktion, liegt eine nicht monosymptomatische Enuresis (Non-MEN) vor, auch dann, wenn tagsüber keine eindeutige Inkontinenz besteht. Dies ist bei bis zu 1/3 der nachts einnässenden Kindern der Fall und wird häufig nicht beachtet. Somit lassen sich vier Formen der Enuresis unterscheiden: MEN und Non-MEN (mit Blasendysfunktion), jeweils primär oder sekundär.
Nicht organische (funktionelle) Harninkontinenz
Eine Blasendysfunktion äußert sich immer mit Tagessymptomen. Sie können entweder der Speicher- oder der Entleerungsphase der Harnblase zugeordnet werden. Symptome der Harnspeicherstörung sind neben der Harninkontinenz der imperative Harndrang, Pollakisurie, Haltemanöver, Miktionsaufschub sowie eine Miktionsfrequenz, die von der Norm abweicht. Zu den Symptomen der Harnentleerungsstörung gehören das verzögerte Ingangkommen der Miktion, Miktion mit Bauchpresse, stotternde Miktion, unterbrochene Miktion und der abgeschwächte Harnstrahl.
ie häufigste Form der Blasendysfunktion ist die überaktive Blase (overactive bladder, OAB) Inkontinenz bei OAB wird als Dranginkontinenz bezeichnet. Ursache ist sehr wahrscheinlich eine verzögerte Reifung der zentralen Detrusorhemmung, mit familiärer Häufung. Typisch für diese Störung ist der oft plötzliche und heftige imperative Harndrang (urgency), der von den Kindern mit Haltemanövern beantwortet wird. Meist finden sich kleine Miktionsvolumina bei reduzierter Blasenkapazität (häufig Unrinmengen < 100ml). Einschießende Detrusorkontraktionen können zur Inkontinenz führen, ohne dass die Kinder dies bemerken. Abhängig von der Trinkmenge ist die Miktionsfrequenz normal oder auch erhöht. Viele Kinder trinken unbewusst sehr wenig, um häufige Miktionen zu vermeiden. Rezidivierende Harnwegsinfektionen bei Mädchen sind häufig zu beobachten. Die OAB muss nicht unbedingt mit Inkontinenz tags einhergehen und wird dann immer wieder nicht beachtet. Dies ist ein typisches Phänomen bei Non-MEN und kann zu mehreren Einnässereignissen in der Nacht führen.
Die Inkontinenz bei Miktionsaufschub ist zu verstehen als Verhaltensstörung gegenüber der Miktion, die (meist unbewußt) hinausgezögert wird, typischerweise bei intensivem Spiel, beim Fernsehen oder vor dem Computer, aber auch bei Ekel vor verschmutzten Schultoiletten. Meist finden sich große Miktionsvolumina und seltene Miktionen, abhängig von der Trinkmenge. Bei starker Blasenfüllung kommt es zu Haltemanövern mit Inkontinenz,
aber die imperative Drangsymptomatik fehlt. In der Ultraschalluntersuchung kann die Blasenwand verdickt sein, Restharn ist möglich. Typische Begleitprobleme (Komorbiditäten) sind Obstipation, Harnwegsinfektionen und Verhaltensauffälligkeiten, vor allem oppositionelle Störungen.
Inkontinenz bei dyskoordinierter Miktion (dysfunctional voiding, Detrusor-SphinkterDyskoordination, DSD): Ursache ist eine Störung der Entleerungsphase mit habitueller Kontraktion des Beckenbodens bei gleichzeitiger Detrusorkontraktion. Die Genese ist im Einzelnen unklar: möglicherweise spielen verzögerte Reifungsprozesse eine Rolle, aber auch ein erlerntes Fehlverhalten bei Miktion wird diskutiert. Die Miktion kommt verzögert in Gang, imperativer Harndrang ist möglich, Haltemanöver werden beobachtet. Miktionsvolumina sind normal oder vergrößert. Die Diagnose kann letztlich nur durch eine wiederholt durchgeführte Uroflowmetrie mit dann typischer stakkatoartiger Miktionskurve gestellt werden. Blasenwandverdickung ist möglich, Restharn findet sich häufig. Es besteht die Gefahr sekundärer Harnabflußstörungen aus dem oberen Harntrakt. Typische Komorbiditäten sind Harnwegsinfektionen, Obstipation, Stuhlschmieren, Einkoten und zum Teil ausgeprägte Verhaltensstörungen, sowohl externalisierend wie internalisierend.
Bei unteraktiver Blase (früher: „lazy bladder“) ist der Detrusor hypoaktiv, entweder idiopathisch oder als Endzustand bei ausgeprägtem Miktionsaufschub. Die Miktion kommt verzögert in Gang und verläuft mit Unterbrechungen (fraktionierte Miktion in der Uroflowmetrie). Häufig wird die Bauchpresse benutzt. Die Blasenwand kann verdickt sein, Restharn ist häufig. Harnwegsinfektionen und Obstipation sind typische Komorbiditäten.
Die hier aufgeführten drei Störungsbilder können sich in ihrer Symptomatik überschneiden, auch kann eine Störung in eine andere übergehen.
Komorbiditäten
Harninkontinenz und komorbide Störungen können sich in unterschiedlicher Intensität gegenseitig unterhalten oder begünstigen. Hierzu zählen:
- Klinisch relevante psychische Störungen bei 20-30% der Kinder mit sekundärer Enuresis und Non-MEN, 20-40% mit einer Harninkontinenz tagsüber und 30-50% mit einer Stuhlinkontinenz, verglichen mit 10% der kontinenten Kinder.
- Stuhlentleerungsprobleme: Obstipation, Stuhlinkontinenz, Enkopresis
- Harnwegsinfektionen: symptomatisch (häufig Zystourethritis) oder asymptomatische Bakteriurie, mit/ohne vesiko-ureteralerm Reflux (häufig bei Mädchen)
- Entwicklungsstörungen, Lernbehinderungen: Legasthenie, Dyskalkulie, Störungen der Sprache und des Sprechens, motorische Entwicklungsverzögerung und geistige Behinderung.
- Schlafstörungen, Parasomnien, Schlafapnoesyndrom bei Obstruktionen der oberen Atemwege
nach Oben
Diagnostik
Bei fast allen Kindern mit Harninkontinenz ist eine strukturierte, wenig invasive und damnit kindgerechte Basisdiagnostik ausreichend, um die Form der Harninkontinenz einzugrenzen und Begleitprobleme (Komorbiditäten) zu erfassen.
Zur sinnvollen Charakterisierung einer Blasenfunktionsstörung sind 5 Aspekte bedeutsam und sollten erfasst werden:
- Harninkontinenz (vorhanden oder nicht vorhanden, Häufigkeit des Symptoms)
- Imperativer Harndrang (urgency)
- Miktionsfrequenz
- Miktionsvolumina
- Trinkmengen und Trinkverhalten
Die Basisdiagnostik umfaßt:
- Standardisierter Anamnesefragebogen über Harninkontinenz, Hinweise für Blasenfunktionsstörungen, bedeutsame Komorbiditäten, Screening für psychische Störungen und Symptome, bisherige Therapieversuche, Familienanamnese.
- Blasentagebuch: Trink- und Miktionsprotokoll über mindestens 2 (besser 3) Tage mit Erfassung der Miktions- und Trinkmengen (mit Zeitangaben), ggf auch mit Messung der nächtlich ausgeschiedenen Urinmenge zur Diagnostik einer nächtlichen Polyurie.
- 14-Tage Protokoll: Dokumentation (Strichliste) von Harninkontinenz tagsüber und in der Nacht, Nykturie, Verwendung von Windeln, Häufigkeit der Darmentleerung, Stuhlschmieren oder Einkoten.
Die Protokollsysteme geben den Eltern Zeit und Raum für Beobachtung und Dokumentation der Einässproblematik. Betroffene Kinder werden angeregt, sich bewusster mit dem Problem zu beschäftigen und manche Kinder werden bereits in dieser aktiven Beobachtungsphase kontinent.
Die Protokollsysteme können auf unserer Homepage unter „Download Diagnostik“ aufgerufen und verwendet werden.
- Auf der Basis der Protokolle wird ein Anamnesegespräch geführt mit Familien-, Schwangerschafts-, Geburts- und Entwicklungsanamnese, Hinweisen für Teilleistungs- oder Wahrnehmungsstörungen, Belastung durch die Enuresis, Motivation zur aktiven Mitarbeit bei der Behandlung.
- Bei körperlicher Untersuchung ist die Inspektion der Wirbelsäule, der unteren Extremitäten und des Genitales, die neurologische Prüfung der Muskeleigenreflexe, Zehen- und Hackengang, Einbeinstand und Einbeinhüpfen erforderlich. •
- Ultraschalluntersuchung von Nieren und ableitenden Harnwegen (wenn dies bis dahin noch nicht geleistet wurde). Außerdem sollte die Weite des Enddarms gemessen werden, um nach Hinweisen für eine mögliche Obstipation zu suchen.
- Restharn nach Miktion: wenn Restharn nachweisbar ist, sollte diese Untersuchung mehrfach wiederholt werden. Nur wiederholt nachgewiesener Restharn ist pathologisch.
- Bei der Urinuntersuchung ist ein Streifentest (Mittelstrahlurin) meist ausreichend, bei pathologischem Urinstatus abhängig von der Symptomatik auch eine mikroskopische und bakteriologische Untersuchung.
Erweiterte urologische Diagnostik:
Bei Verdacht auf eine organische Grunderkrankung, bei wiederholt nachweisbarer Restharnbildung und bei sonographisch nachweisbaren Veränderungen von Nieren und Harntrakt wird eine Uroflowmetrie evtl. in Kombination mit einem Beckenboden-EMG in einer für diese Fragestellung kompetenten Spezialambulanz empfohlen.
Spezielle Diagnostik
Invasivere, spezielle urologische Untersuchungen sind zu diskutieren, wenn die Ultraschalluntersuchung von Nieren und Harnwegen, die mehrfach durchgeführte Restharnbestimmung und die Uroflowmetrie auffällige Befunde zeigt, wenn der Verdacht auf eine organische Ursache der Inkontinenz naheliegt und auch dann, wenn Pyelonephritiden in der Anamnese bis zu diesem Zeitpunkt noch nicht urologisch abgeklärt worden sind.
Zu den speziellen urologischen Untersuchungen gehören die Miktionszystourethrographie (MCU), Zystomanometrie (Blasendruckmessung), Video-Urodynamik, Urethrozystoskopie und das MRT der ableitenden Harnwege (Reihenfolge oder Kombination dieser Untersuchungen abhängig von der Verdachtsdiagnose).
Bei Hinweisen für eine bedeutsame Komorbidität sollte eine spezielle Diagnostik in einer hierfür ausgewiesenen Fachambulanz empfohlen werden (Kinder- und Jugendpsychiatrie, Kindergastroenterologie, Kindernephrologie, Neuropädiatrie, Kinderpneumologie).
Therapie
In einem mehrjährigen Konsensusprozess hat die KgKS Empfehlungen für die Therapie von Kindern mit funktioneller, nicht organischer Blasendysfunktion und Harninkontinenz erarbeitet.
Die Urotherapie hat in der Behandlung betroffener Kinder den höchsten Stellenwert. In Anlehnung an die Definition der ICCS (International Children’s Continence Society) versteht die KgKS unter "Urotherapie" ein integriertes Therapiekonzept, das alle nicht pharmakologischen und nicht chirurgischen Verfahren zur Behandlung von Patienten mit sowohl funktionellen wie auch organischen Ausscheidungsstörungen des Urins umfasst. Zentrale Bestandteile der Urotherapie bei nicht-organischer (funktioneller) Harninkontinenz sind patientengerechte Information über die Entwicklung und Funktion der Harnblase und der Blasenentleerung, Charakterisierung der Form der Harninkontinenz und Entwicklung von Strategien, die Blasenfunktion zu normalisieren. (→ Urotherapie)
Nach der von der KgKS und der aktuellen AWMF-Leitlinie empfohlenen Basisdiagnostik folgt eine urotherapeutische Beratung von Kind und Eltern (Blasensprechstunde). Sollten diese Massnahmen nicht zum Erfolg führen, kann im Rahmen der Urotherapie bei Enuresis eine Behandlung mit einem Weckapparat oder auch mit Desmopressin angeboten werden. Bei Inkontinenz am Tag und überaktiver Blase kann ein Anticholinergikum angeboten werden.
Apparative Verhaltenstherapie (AVT) bei Enuresis nocturna
Die apparative Verhaltenstherapie (AVT) mit einem Weckapparat im Rahmen einer Urotherapie ist Mittel der ersten Wahl, da sie die besten Langzeiterfolge aufweist. Voraussetzung ist jedoch die erkennbare Motivation und das Einverständnis des Kindes und der Eltern mit dieser Therapieform. Ausführliche Beratung und Demonstration eines Klingelgerätes sind sehr hilfreich. Auch hochmotivierte Kinder benötigen die Unterstützung der Eltern. Wenn die Eltern durch die Therapie sehr belastet werden, andere Kinder versorgen müssen, beruflich stark belastet sind oder unter Schlafstörungen leiden, sollte diese Therapieform primär nicht empfohlen werden. Auch bei Kindern, die die Behandlungsmethode eindeutig ablehnen, sollte sie nicht empfohlen werden.
Desmopressin
Die medikamentöse Therapie mit Desmopressin bei Kindern mit monosymptomatischer Enuresis nocturna ist kurzfristig erfolgreicher als die Behandlung mit einem Weckapparat, die Rückfallquote nach Absetzen des Medikaments jedoch hoch. Desmopressin kann verordnet werden bei Kindern, bei denen die Anwendung eines Weckapparates versagt oder nicht möglich ist, auch bei Kindern und Familien mit sehr hohem Leidensdruck, wo eine rasche Besserung der Symptomatik erforderlich ist. Sorgfältige Beratung über die abendliche Trinkmenge (maximal 250 ml) ist erforderlich. zugelassen.
Anticholinergika
Bei Kindern mit überaktiver Harnblase (overactive bladder) und Dranginkontinenz werden häufig Anticholinergika, vor allem Propiverin und Oxybutinin, eingesetzt. Die Wirksamkeit dieser Arzneimittel wird kontrovers beurteilt. In Anwendungsbeobachtungen wird ein therapeutischer Effekt bei 40 - 80% der Kinder beschrieben, in randomisierten placebokontrollierten Studien zeigt sich jedoch ein überraschend hoher Placeboeffekt. Die Therapie führt neben den bekannten Nebenwirkungen von Anticholinergika bei manchen Kindern zu einer Einschränkung kognitiver Fähigkeiten. Die Nebenwirkungsrate von Propiverin ist günstiger im Vergleich zu Oxybutinin. Bei mangelndem Erfolg urotherapeutischer Maßnahmen oder auch bei sehr hohem Leidensdruck ist ein medikamentöser Behandlungsversuch in Erwägung zu ziehen.
Die KgKS stellt -wenn möglich- urotherapeutische Maßnahmen ohne Gabe von Arzneimmitteln an den Anfang therapeutischer Bemühungen.
Physiotherapie im Rahmen der Urotherapie
Die ICCS (und auch die KgKS) empfiehlt im Rahmen der speziellen Urotherapie zur Behandlung von Kindern mit Harninkontinenz die Anwendung verschiedener Formen des Beckenbodentrainings ohne oder mit Biofeedbacktechniken, ohne dies jedoch detaillierter zu beschreiben. Physiotherapeutische Maßnahmen können Wahrnehmung und Koordination der Muskelgruppen bei Miktion (und auch bei der Darmentleerung) und die Wahrnehmung des Harndrangs verbessern.
Biofeedbackmethoden bei funktioneller Harninkontinenz kommen im Rahmen der speziellen Urotherapie zur Anwendung, wenn Methoden der Standard-Urotherapie alleine nicht zum Erfolg führen. Die Patienten lernen, gestörte Abläufe bei der Miktion bewusst zu erfassen und zu korrigieren. Im Trainingsprozess soll zudem erreicht werden, dass das bewusst Erlernte auch ohne weitere kontinuierliche Kontrolle ein normales Miktionsverhalten ermöglicht.
Kontinenzschulung
Bei einem geringen Prozentsatz von Kindern mit funktioneller Blasendysfunktion und
Harninkontinenz tagsüber bessert sich die Symptomatik unter urotherapeutischer Begleitung
und auch unter medikamentösen Therapieversuchen nicht und persistiert langfristig. Dies
führt mit zunehmendem Alter zu einer wachsenden Belastung der Kinder und deren
Familien. Schulungen für diese problematische Patientengruppe sind sinnvoll, weil die
gesundheitsbezogene Lebensqualität von diesen Kindern und Jugendlichen und deren Eltern
im Vergleich zu Gesunden deutlich beeinträchtigt ist, vergleichbar mit chronischen
Erkrankungen wie z.B. Asthma bronchiale oder Diabetes mellitus Typ 1.
Die von der KgKS entwickelte Kontinenzschulung ist eine besonders intensive
Form der Urotherapie, in der auch Elemente der speziellen Urotherapie zur Anwendung
kommen. Rahmenbedingungen und Qualitätsmerkmale der Kontinenzschulung sind
ausführlich im Grundlagenmanual der KgKS beschrieben. Im Schulungsmanual der KgKS
sind didaktische Übungsanleitungen und Material hinterlegt.
Literatur zu Harninkontinenz / Blasendysfunktion
Eberhard Kuwertz-Bröking, Hansjörg Bachmann und Christian Steuber: Einnässen im Kindes- und Jugendalter. Manual für die standardisierte Diagnostik, (Uro-Therapie und Schulung bei Kindern und Jugendlichen mit funktioneller Harninkontinenz) 2.überarbeitete Auflage. Papst Science Publishers, Lengerich, 2017.
Flyer Manual
Eberhard Kuwertz-Bröking, Christian Steuber, Ellen Janhsen, Birgit Hacker, Thomas LobCorzilius: Modulares Schulungsprogramm für chronisch kranke Kinder und Jugendliche sowie deren Eltern: Kontinenzschulung.
Herausgegeben vom Kompetenznetz Patientenschulung im Kindes- und Jugendalter e.V. KomPaS: Arbeitsgruppe Qualitätsmanagement Pabst Science Publishers 2014 (kann auf der Homepage von KomPas als PDF heruntergeladen werden)
Bücher
Von Gontard A, Neveus T.
Management of disorders of bladder and bowel control in childhood.
Mac Keith Press 2006
Alexander von Gontard / Gerd Lehmkuhl Enuresis
Leitfaden Kinder- und Jugendpsychotherapie
Hogrefe Verlag 2009
Hannsjörg Bachmann, Martin Claßen
Harninkontinenz, Stuhlinkontinenz und Obstipation bei Kindern und Jugendlichen
2. Auflage. Uni-Med Verlag 2013
Monika Equit, Heike Sambach, Justine Niemczyk, Alexander von Gontard
Ausscheidungsstörungen bei Kindern und Jugendlichen
Ein Therapieprogramm zur Blasen- und Darmschulung
Hogrefe Verlag 2013
Israel Franco, Paul Austin, Stuart Bauer, Alexander von Gontard, Yves Homsy
Pediatric Incontinence
Evaluation and clinical management
Wiley Blackwell 2015
Konsensuspapiere der ICCS und anderer Fachgesellschaften
Nevéus T, von Gontard A, Hoebeke P et al (2006) The Standardization of Terminology of Lower Urinary Tract Function in Children and Adolescents: Report from the Standardization Committee of the International Children’s Continence Society (ICCS). J Urol 76 (1):314-324
Chase J, Austin P, Hoebeke P, McKenna P. (2010) The management of dysfunctional voiding in children: a report from the standardisation committee of the International Children’s Continence Society. J Urol, 183 (4): 1296-1302.
Neveus T, Eggert P, Macedo A et al (2010) Evaluation of and treatment for monosymptomatic enuresis: A standardization document from the International Children’s Continence Society. J Urol 183 (2): 441-447
Nunes VD, O’Flynn N, Evans J et al (2010) Management of bedwetting in children and young people: summary of NICE guidance. BMJ 341: c5399
Schultz-Lampel D, Steuber C, Hoyer PF et al (2011) Urinary incontinence in children. Dtsch Ärztebl Int 108(37): 613-20
Vande Walle J, Rittig S, Bauer S et al (2012) American Academy of Pediatrics; European Society for Paediatric Urology; European Society for Paediatric Nephrology; International Children’s Continence Society. Practical consensus guidelines for the management of enuresis. Eur J Pediatr 171(6): 971-83
Burgers RE, Mugie SM, Chase J et al (2013) Management of functional constipation in children with lower urinary tract symptoms: report from the Standardisation Committee of the International Children’s Continence Society. J Urol 190(1): 29-36
Franco I, von Gontard A, De Gennaro M, the members of the International Children’s Continence Society (2013). Evaluation and treatment of nonmonosymptomatic nocturnal enuresis: A standardization document from the International Children’s Continence Society J Pediatr Urol 9: 234-243
Austin P, Bauer S, Bower W et al (2014) The Standardization of Terminology of Lower Urinary Tract Function in Children and Adolescents: Update Report from the Standardization Committee of the International Children’s Continence Society (ICCS). J Urol 191(6):1863-1865.
Chang SJ, Van Laeke E, Bauer SB et al. (2015) Treatment of Daytime Urinary Incontinence: a Standardization Document from the International Children’s Continence Society. Neurourol Urodyn. 2015 Oct 16. doi: 10.1002/nau.22911. [Epub ahead of print]
Weitere Literatur:
Eine umfassende Literaturliste findet sich auf der Homepage der AWMF-Leitlinien:
“Deutsche Gesellschaft für Kinder- und Jugendmedizin (DGKJ), Deutsche Gesellschaft für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie (DGKJP) Enuresis und nicht-organische (funktionelle) Harninkontinenz bei Kindern und Jugendlichen. http://www.awmf.org/leitlinien/detail/II/028-026.html ( Dezember 2015)